Hipopituitarismo
INTRODUCCIÓN
El hipopituitarismo es la disminución de la secreción de una o varias de las hormonas de la hipófisis, resultando en una variedad de diferentes trastornos, dependiendo de la o las hormonas faltantes. Puede resultar de enfermedades de la glándula hipófisis o por enfermedades del hipotálamo.
CAUSAS
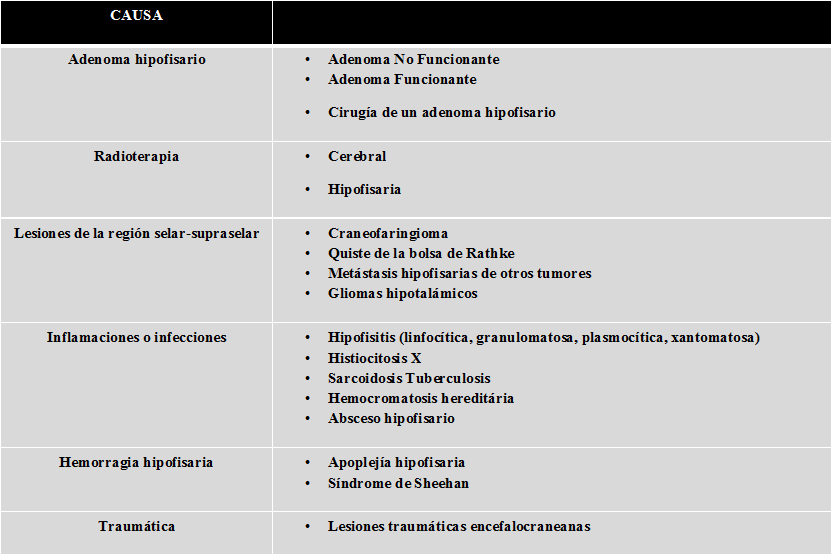
- Los adenomas de hipófisis de gran tamaño, al crecer comprimen las células normales de la hipófisis sana, alterando o destruyendo su capacidad para fabricar hormonas. En el caso de los adenomas funcionantes, en algunas situaciones el exceso de una hormona inhibe la secreción de otra hormona, siendo reversible en la mayoría de los casos.
- La falta de una o más hormonas puede encontrarse luego de la cirugía de un adenoma de hipófisis, ya que durante la intervención se puede lesionar parte de la glándula sana.
- Como consecuencia de la radioterapia dirigida al tumor de hipófisis, inmediatamente o años después del procedimiento, puede disminuir la producción de una o más hormonas, por lo que es importante el control periódico de cada una de ellas para un diagnóstico precoz en caso de déficit.
- Otros tumores que no se originan en la hipófisis pero que por cercanía crecen y la presionan o destruyen, suelen afectar la síntesis y secreción hormonal.
- Todas las lesiones inflamatorias o infecciosas originadas en la hipófisis o en otra parte del cuerpo, pero que la infiltren, afectan frecuentemente la producción hormonal.
- El infarto de un adenoma hipofisario (apoplejía hipofisaria) produce un sangrado súbito adentro del tumor, lo que se convierte en una emergencia debido a la pérdida visual súbita y a un déficit agudo de varias hormonas de la hipófisis, lo que puede comprometer la vida del paciente.
- Los traumatismos craneanos que producen pérdida de conciencia, coma y que requieren internación suelen producir hipopituitarismo inmediatamente o años después del episodio.
PRESENTACIÓN CLÍNICA
Las manifestaciones clínicas dependen de la hormona faltante, de la velocidad con que se produce el déficit y de las condiciones clínicas previas del paciente.
-
Déficit de TSH
Produce un cuadro de hipotiroidismo por niveles de T3 y T4 bajos: cansancio, retención de líquido, déficit cognitivos y pérdida de la concentración, dificultad para bajar de peso, piel seca, constipación, aumento del colesterol, anemia.
-
Déficit de ACTH (produce déficit de cortisol)
Se manifiesta por debilidad y fatiga severa, malestares abdominales, náuseas, pérdida de peso, presión arterial baja, sodio bajo.
-
Déficit de hormona de crecimiento (GH)
En los niños produce falta de crecimiento con altura final baja. En los adultos los síntomas son más inespecíficos y se suele presentar con disminución de la energía y de la tolerancia a la actividad física, cambios en la composición corporal con aumento de la masa grasa y disminución de la masa muscular. Suelen presentar aumento del colesterol, aumento de los factores de riesgo cardiovasculares, osteoporosis y una muy mala calidad de vida.
-
Déficit de prolactina (PRL)
Es un déficit raro de observar y se presenta con imposibilidad de la madre para amamantar a su hijo.
-
Déficit de hormonas sexuales (LH y FSH)
En la mujer al no estimular al ovario para que fabrique estrógenos y progesterona, produce trastornos o ausencia de las menstruaciones, infertilidad, sequedad vaginal y disminución de la libido. En los casos crónicos puede producir osteoporosis.
En el hombre la falta de estímulo sobre los testículos produce falta de testosterona, lo que se manifiesta por disminución de la libido (falta de deseo sexual), impotencia, infertilidad por falta de espermatozoides y osteoporosis.
-
Déficit de hormona antidiurética (diabetes insípida)
El déficit de esta hormona produce la falta de retención de líquido por el riñón, por lo que el paciente orina varios litros al día y toman grandes cantidades de agua.
DIAGNÓSTICO
Se realiza ante la presencia de síntomas compatibles con la falta de una o más hormonas y a través de la medición de las hormonas en sangre.
Esta evaluación hormonal se debe realizar rutinariamente en los pacientes que presentan un tumor de hipófisis o una lesión en la zona vecina a la hipófisis, especialmente en los pacientes sometidos a cirugía o radioterapia, antes y luego del procedimiento.
Las pruebas bioquímicas se pueden realizar por la medición directa en sangre de algunas de las hormonas o a través de test que estimulan la liberación de la hormona:
-
Déficit de TSH
Se deben medir en sangre los niveles circulantes de TSH (fabricada en la hipófisis) y especialmente de T3 y T4 (fabricadas en la tiroides).
-
Déficit de ACTH
Se debe medir en sangre ACTH y cortisol, cuando los valores son muy bajos confirman el diagnóstico. En algunos pacientes se debe realizar un test de estímulo con ACTH sintética (test de Synacthen) para ver la producción de cortisol por las suprarrenales.
-
Déficit de hormona de crecimiento (GH)
Se realiza mediante la medición de la hormona de crecimiento luego del estímulo con aminoácidos o luego de provocar una hipoglucemia mediante la inyección de insulina.
-
Déficit de hormonas sexuales (LH y FSH)
En las mujeres se miden los niveles de FSH y LH (fabricadas en la hipófisis) y de estrógenos y progesterona (fabricadas por el ovario).
En el hombre se miden los niveles de FSH y LH (fabricadas en la hipófisis), la testosterona (fabricada en el testículo) y en algunas situaciones se realiza un espermograma (medición de la cantidad de espermatozoides).
-
Déficit de hormona antidiurética
Se debe medir la cantidad de orina eliminada en 24 horas para confirmar la eliminación de grandes volúmenes de líquido. La medición de altos niveles de sodio en sangre con falta de capacidad para concentrar la orina ayudan al diagnóstico. En algunas situaciones se requiere la internación del paciente para realizar mediciones especiales durante un test de deprivación de agua.
TRATAMIENTO
Dependiendo de la severidad del déficit y de las características del paciente, se realiza tratamiento sustitutivo con las hormonas faltantes, tratando de alcanzar niveles en sangres similares a los fabricados normalmente. Las dosis y la respuesta a cada hormona es individual en cada paciente, por lo que se deben realizar controles periódicos y de por vida.
-
Hormonas tiroideas
Se reemplaza mediante la administración de levotiroxina, hasta alcanzar niveles en sangre de la hormona dentro del rango de lo normal. A diferencia de lo que sucede en la mayoría de los pacientes con hipotiroidismo por enfermedad de la tiroides, la medición de TSH no sirve para regular la dosis.
-
Hormonas sexuales
En las mujeres premenopáusicas se deben reponer los estrógenos (vía oral, parches, gel). En el caso de que tengan útero también se debe reponer la progesterona.
En los hombres se administra testosterona diaria en gel o intramuscular cada 2 a 4 semanas o cada 3 meses si usan preparaciones de lenta liberación.
-
Cortisol
La medicación que más se usa en nuestro país es la hidrotisona, la dosis diaria de reemplazo es entre 15 y 20 mg por día repartidas en dos tomas. Se debe administrar 2/3 de la dosis a la mañana temprano y 1/3 de la dosis a las 18 horas.
El exceso de reemplazo puede producir efectos adversos, por lo que se sugiere regular la dosis siempre con su endocrinólogo.
-
Hormona de crecimiento
La hormona de crecimiento se administra a través de inyecciones subcutáneas diariamente. Para evitar efectos adversos se inicia el reemplazo con dosis bajas y luego se ajusta en cada paciente en particular.
-
Hormona antidiurética
Se administra desmopresina (vía oral, intranasal o subcutánea) y se adapta la dosis para que la pérdida de líquido por orina sea normal.
CONSIDERACIONES ESPECIALES
- El reemplazo hormonal tiene por objetivo alcanzar niveles de cada hormona en sangre iguales a los que tenían previos a la enfermedad, por lo que la administración externa de la hormona no debe producir ningún efecto negativo.
- En casos de exceso en el reemplazo con cualquiera de las hormonas puede haber efectos no deseados.
- Al comenzar un tratamiento de reemplazo hormonal, a veces lleva un tiempo encontrar la dosis óptima, por lo que se sugiere realizar controles periódicos con su endocrinólogo para evaluar los síntomas y los niveles en sangre de la hormona reemplazada.